- ST
HCV-nakkusega lapsed ja noored
Maailmas on C-hepatiiti nakatunud 130–150 miljonit inimest, neist 11 miljonit on nooremad kui 15 aastat. Ülemaailmseks C-hepatiidi nakkuse levimuseks on hinnatud 1%, kusjuures suurem on levik Egiptuses, Gabonis, Mongoolias, Pakistanis, Venemaal ja Usbekistanis, kus see on > 2,9%. (2). Eestis on hinnanguliselt C-hepatiiti nakatunud 1,5–2% rahvastikust.
Lääne-Tallinna Keskhaigla infektsioonhaiguste arst Kersti Kink ütleb, et Eestis ei ole tehtud riiklikke üldlevimuse uuringuid - seepärast saab levimust hinnata ainult eksperthinnangute ja üksikute HCV-antikehade levimusuuringute alusel. Eestis on hinnanguliselt C-hepatiiti nakatunud 1,5–2% rahvastikust, mis on ligikaudu 20 000 inimest. Teadaolevalt on HCV-nakkus diagnoositud 30 lapsel.
Nakatumine
Laste nakatumine C-hepatiidi viirusega toimub kõige sagedamini vertikaalsel teel viirusekandjalt emalt raseduse või sünnituse ajal (mother-to-child-transmission, MTCT), sel juhul on MTCT risk 5%. Vertikaalsel nakkusel ei ole seost sünnituse viisi, rinnaga toitmise, HCV genotüübi ega IL28B genotüübi vahel. Kui emal on HIV-nakkus ja lisaks koinfektsioonina HCV-nakkus, siis on MTCT risk suurem – 10%.
Ülekande riski suurendavad HCV RNA PCR-i suured väärtused (üle 6 log10 IU/ml) ja raseda nakatumine kolmandal trimestril. Rasedus ise HCV kulgu ei mõjuta. Rase võib sünnitada vaginaalselt, keisrilõike vajadust ei ole ja rinnaga võib toita. Suurem risk võib olla enneaegse sünnituse korral. Kaksikute korral on rohkem ohustatud teisena sündinud beebi. (5, 6)
HCV leviku ohtu kujutavad ka riskigruppi kuuluvad noored, kes võivad nakatuda uimastite süstimise ja kaitsmata seksuaalvahekorra järel.
HCV ei levi toidu ja veega, toidunõudega, köhides, aevastades, kallistades ja rinnapiimaga.
Lapsevanemaid tuleb nõustada, et HCV-nakkusega lapsed ei kujuta ohtu teistele lastele ning nad võivad ilma piiranguteta tegeleda lasteaias ja koolis kõige tavapärasega. Elementaarsed on igapäevased ettevaatusabinõud HCV-nakkuse ülekande ärahoidmiseks (isiklikud hambaharjad, žiletid, maniküürikomplektid).
Haiguse kulg
Vertikaalsel teel C-hepatiidiga nakatunud imikud võivad paraneda 20–50%-l juhtudest spontaanselt 3.–4. eluaastaks, vireemia kordumine on üliharuldane.
Nendest lastest, kes spontaanselt ei parane, ilmneb 2/3-l asümptomaatiline infektsioon koos vahelduva vireemiaga, normaalse ALT-i tasemega ja hepatomegaalia puudumisega. Ülejäänud 1/3-l lastest on krooniline aktiivne HCV-infektsioon koos püsiva vireemia, kõrgenenud ALAT-i taseme ja mõne juhul ka hepatomegaaliaga. (1, 2)
Äge C-hepatiit on imikutel ja lastel asümptomaatiline haigus. Ägeda C-hepatiidi sümptomeid on diagnoositud ainult 10%-l nakatunutest: kõhuvalu, iiveldus, tume uriin ja hele väljaheide, palavik, ikteerilisus. Raske kuluga ägedat hepatiiti on diagnoositud 1–6%-l juhtudest, dekompenseeritud maksahaigust 0,5–1,8%-l juhtudest. Tsirroosi teket ja progresseerumist võib soodustada genotüüp 1a, HIV või HBV (B-hepatiidi viirus). Hepatotsellulaarne kartsinoom on haruldane. Ekstrahepaatilisi manifestatsioone, nagu membranoproliferatiivset glomerulonefriiti ja autoimmuunset türeoidiiti, on lastel võrreldes täiskasvanutega diagnoositud üliharva. (1)
Hetkel kuum
Sünnituse viis ja rinnaga toitmine
Erinevad uuringud on näidanud, et vaginaalse sünnituse ja keisrilõike teel sündinud laste vahel ei ole erinevust MTCT suhtes. Kroonilise C-hepatiidiga rasedatele keisrilõiget pigem ei soovitata. Vältida tuleks sünnitusega seonduvaid sekkumisi, mis soodustavad loote ja ema vere segunemist, näiteks loote peanaha elektroodide või episiotoomia kasutamist. Amniotsentees ei ole oluliselt suurendanud MTCT riski, kuid andmed on piiratud ja naisi tuleks võimaliku riski suhtes eelnevalt nõustada. (6)
Rinnaga toitmine on ohutu. Üks võimalik seletus, miks HCV-nakkuse ülekannet rinnapiimaga ei toimu, on see, et maohape inaktiveerib kiiresti C-hepatiidi viiruse. Seega tuleks rinnaga toitmist üldiselt soodustada, välja arvatud juhul, kui ema rinnanibud veritsevad või emal on HIV-nakkus. (2)
Uuringud on näidanud, et sünnitusjärgses perioodis on kuni 10%-l naistest võimalik spontaanne paranemine. Seda seostatakse raseduse ajal tekkivate HCV-spetsiifiliste T-lümfotsüütidega ja spetsiifilise IL28B alleeliga. Sagedamini esinev muster on järgmine: raseduse ajal HCV RNA PCR-i väärtused pidevalt suurenevad, sellele järgneb sünnitusjärgsel perioodil märkimisväärne vähenemine ja HCV RNA PCR-i tase võib langeda alla määratava piiri. Pärast sünnitust ja enne DAA-ravi määramist tuleb kindlasti naistel kontrollida HCV RNA PCR-i väärtusi (Honegger 2013; Hashem 2017)
Kroonilise HCV-nakkusega emalt sündinud imikute ja laste uurimine
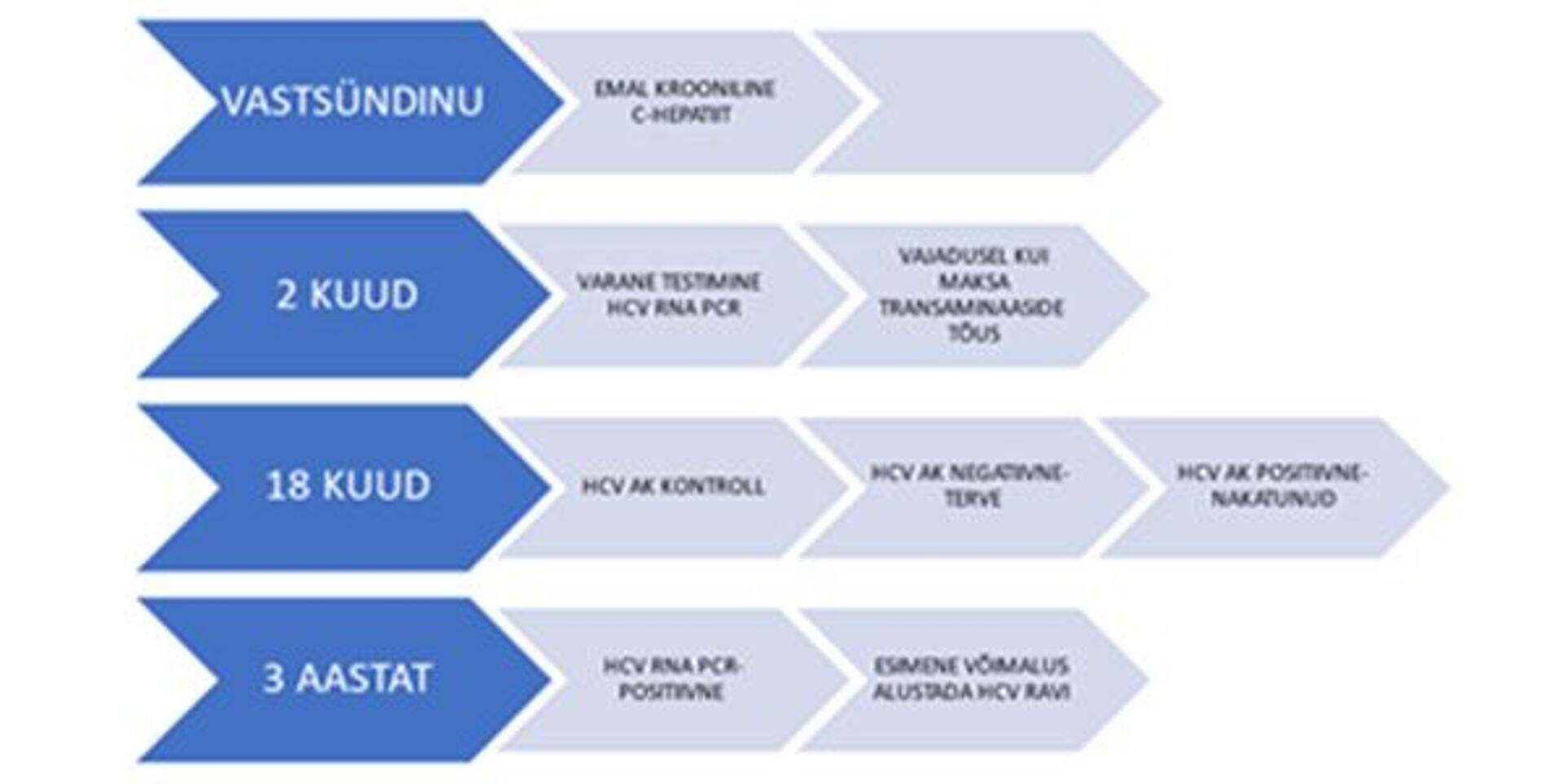
Kõiki lapsi, kes on sündinud kroonilise C-hepatiidiga emadel, tuleb uurida HCV-nakkuse suhtes.
Vajadusel teha erakorraline varajane HCV RNA PCR-test, aga mitte varem kui ≥ 2 kuu vanuselt, kuna enne seda vanust on analüüsi tundlikkus limiteeritud. Negatiivne HCV RNA PCR-analüüs tähendab, et laps ei ole vertikaalsel teel nakatunud. Laps on nakatunud, kui HCV RNA PCR-i analüüs on positiivne. Enne 18. elukuud ei ole vaja analüüsi korrata.
Soovituslik analüüsimine lapsel on 18 kuu vanuselt, mil tehakse HCV antikehade analüüs. Varasem HCV antikehade kontrollimine ei ole mõistlik, kuna lapsel võivad olla veel nn ema antikehad. Seega võib HCV antikehade positiivne vastus imikutel viidata hoopis transplatsentaarselt ülekandunud HCV immunoglobuliinile (IgG), mitte infektsioonile.
Nakatumata imikutest on kuuendaks elukuuks üle poole seronegatiivsed ja juba 12. elukuuks on 95% imikutest negatiivsed.
Seropositiivsed imikud, kellel on HCV antikehad positiivsed, tuleb 12–18 kuu vanuses üle kontrollida HCV RNA PCR-testiga. Kui HCV antikehad on positiivsed ja HCV RNA PCR samuti positiivne, siis on toimunud nakkuse ülekanne emalt lapsele ja laps on nakatunud C-hepatiiti. Väikelastel on võimalik spontaanne iseeneslik paranemine neljandaks eluaastaks, seda on täheldatud 20–50%-l nakatunud lastest.
Kui HCV antikehad on negatiivsed, siis ei ole laps emalt vertikaalsel teel HCV-nakkust saanud ja on terve. (1, 2)
Kroonilise C-hepatiidiga emadel sündinud laste jälgimise ajatelg on toodud joonisel 1.
HCV-nakkuse uurimist lastel, noorukitel ja nende emadel tuleks kaaluda juhul, kui esinevad järgmised riskifaktorid:
1)lapsed, kes on sündinud HCV-positiivsel emal;
2)lapsed, kes on sündinud HIV-positiivsel emal;
3)sündinud ja/või elanud HCV suure levimusega piirkonnas;
4)anamneesis süstitavate, intranasaalsete või inhaleeritavate narkootiliste ainete kasutamine;
5)kaitsmata seksuaalvahekorrad, rohkelt partnereid, anamneesis STLI (sugulisel teel levivad infektsioonid);
6)seksuaalvägivalla ohvrid;
7)tätoveeritud ja oma keha augustanud inimesed;
8)invasiivsete meditsiiniliste protseduuride läbiviimine riikides, kus nakkuse ennetamine ja tõrje ei ole tasemel;
9)elukaaslased/mees/naine HCV-positiivsed;
10)maksa transaminaaside (ALT, AST) suurenenud väärtustega patsiendid;
11)kui laps on nakatunud vertikaalsel teel C-hepatiiti, tuleb kontrollida üle ka teised selle ema lapsed.
HCV-ravi kui ennetus
C-hepatiidi vastu ei ole vaktsiini ega immunoglobuliini, seega toimib ravi kui preventsioon.
Kroonilise C-hepatiidiga reproduktiivses eas naisi tuleks ravida enne, kui nad rasedaks jäävad. See on oluline võimalus hoida ära ülekande oht emalt lapsele. Andmed ravi kohta raseduse ajal puuduvad.
Kroonilise C-hepatiidi otsese toimega viirusevastane ravi on efektiivne ja 97–100% lastest saavutavad püsiva viroloogilise supressiooni. Ravi suur efektiivsus on suurendanud stiimulit nakatunud laste ja noorte tuvastamiseks. Ameerika maksahaiguste uuringute ühing (AASLD), Ameerika nakkushaiguste selts (IDSA), USA haiguste tõrje ja ennetamise keskus (CDC) soovitavad analüüsida naisi HCV-nakkuse suhtes iga raseduse korral. Eestis rasedaid HCV suhtes rutiinselt ei kontrollita.
C-hepatiidi viirusevastane ravi on soovitatav kõigile HCV-infektsiooniga lastele ja noorukitele alates kolmandast eluaastast. Maksaväliste ilmingute, nagu krüoglobulineemia, glomerulonefriidi ja kaugelearenenud fibroosi ärahoidmiseks on vajalik varajane viirusevastane ravi. Maksahaigus progresseerub aja jooksul koos fibroosi raskusastmega.
Eelnevalt on laste kroonilise C-hepatiidi raviks kasutatud interferooni koos ribaviriiniga, millel oli piiratud edu ja kaasnes spetsiifiline toksilisus, mis võis põhjustada ajutist kasvuhäiret ja lisaks oli halvasti talutav.
DAA-raviskeemid lastel on tõhusad, ohutud ja hästi talutavad. Erinevad uuringud on näidanud, et ravi varases lapsepõlves on kulutõhus ning ravi edasilükkamine nooruki- ja varajase täiskasvanueani võib suurendada maksahaiguste progresseerumise riski. (Greenway, 2019)
HCV ravi lastel
Alates 2022. aasta aprillist on kroonilist C-hepatiiti võimalik ravida ka lastel alates kolmandast eluaastast. Ravi määrab ja last jälgib infektsionist.
Kroonilise C-hepatiidi ravi ootel Eestis on 17 last. Kaks last on nakatunud HIV-positiivselt emalt vertikaalsel teel ja saanud mõlemad nakkused, nii HIV kui ka HCV. Kaks last on viiendaks eluaastaks iseeneslikult paranenud.
Ravi efektiivsuse kriteerium on püsiv viroloogiline ravivastus (sustained viral response, SVR). SVR on saavutatud, kui 12 nädalat pärast kroonilise C-hepatiidi ravi lõppemist on HCV RNA PCR negatiivne, HCV-antikehad jäävad püsima kogu eluks. (1)
Kokkuvõte ja soovitused
Kõiki lapsi ja imikuid, kellel on üks või rohkem riskifaktorit nakatuda C-hepatiiti, tuleb uurida HCV-viiruse suhtes. Kui laps sünnib HCV-positiivsel emal, siis tuleb uurida vanusepõhiselt, vastavalt soovitustele. Tavapäraselt 18 kuu vanuselt HCV-antikehad, ilma HCV RNA PCR-testita.
Kui pikk jälgimisprotsess tekitab probleeme või on kliiniliselt vajalik, siis võib HCV RNA PCR-analüüsi teha alates teisest elukuust, kuid tuleb alati üle korrata seroloogilise HCV antikehade analüüsiga 18 kuu vanuselt.
Soovitatav on analüüsida kõiki lapsi ja noori, kellel on olemas riskifaktor. Analüüse tuleks teha regulaarselt, 6–12-kuuliste intervallidega.
Tuleb pidada meeles, et HCV analüüsimisega koos peaksime mõtlema ka teiste viirushepatiitide, HBV ja HAV analüüsimise peale. Kui immuunsus puudub, tuleb vaktsineerida.
Pärast positiivse HCV-analüüsi tulemuse saamist tuleb diagnoosi täpsustamiseks kohe pöörduda nakkusarsti või gastroenteroloogi vastuvõtule.
HCV-nakkusega emasid tuleks julgustada rinnaga toitma, välja arvatud juhul, kui see on vastunäidustatud HIV-kaasinfektsiooni tõttu.
Kuidas likvideerime C-hepatiidi epideemia 2030. aastaks? HCV-nakkuse levikut saame piirata ja epideemia likvideerida, kui analüüsime, diagnoosime ja ravime. Tulevikus tuleks kaaluda rutiinse sünnieelse HCV-sõeluuringu rakendamist Eestis, mis aitaks tagada kohe pärast sünnitust ravi kõigile nakatunud naistele ning vertikaalselt nakatunud laste varase tuvastamise ja ravi.
Kasutatud kirjandus
1.American Association for the Study of Liver Diseases (AASLD), Infectious Diseases Society of America (IDSA). HCV Guidance: Recommendations for Testing, Managing, and Treating Hepatitis C. HCV in Children (külastatud 19.05.2021).
2.American Association for the Study of Liver Diseases (AASLD), Infectious Diseases Society of America (IDSA). HCV Guidance: HCV in pregnancy (külastatud 19.05.2021).
3.Schillie S, Wester C, Osborne M, Wesolowski L, Ryerson AB. CDC Recommendations for Hepatitis C Screening Among Adults – United States, 2020. MMWR Recomm Rep 2020; 69 (2): 1–17.
4.Polaris Observatory, HCV Collaborators. Global prevalence and genotype distribution of hepatitis C virus infection in 2015: A modelling study. Lancet Gastroenterol Hepatol 2017; 2 (3): 161–176.
5.Benova L, Mohamoud YA, Calvert C, Abu-Raddad LJ. Vertical transmission of hepatitis C virus: Systematic review and meta-analysis. Clin Infect Dis 2014; 59 (6): 765–773.
6.Indolfi G, Azzari C, Resti M. Perinatal of hepatitis C virus. J Pediatr 2013; 163 (6): 1549–1552.
7.Indolfi G, Mangone G, Bartolini E, Moriondo M, Azzari C, Resti M. Hepatitis C viraemia after apparent spontaneous clearance in a vertically infected child. Lancet 2016; 387 (10031): 1967–1968.
Artikli valmimist toetas AbbVie OÜ.
EE-VHCV-220014
Enimloetud
2
Viimased uudised
Hetkel kuum
Liitu uudiskirjaga
Telli uudiskiri ning saad oma postkasti päeva olulisemad uudised.
Tagasi Meditsiiniuudised esilehele